Вы являетесь медицинским работником? Для полного доступа к медицинской информации войдите или зарегистрируйтесь.
Эпидемиология, классификация и методы диагностики диабетического макулярного отека
Согласно прогнозам, в следующие десятилетия заболевания сетчатки, обусловленные сахарным диабетом, приобретут масштабы эпидемии
Согласно прогнозам, в следующие десятилетия заболевания сетчатки, обусловленные сахарным диабетом, приобретут масштабы эпидемии. Уже сейчас заболеваемость сахарным диабетом, а вслед за ней и частота заболеваний сетчатки резко возросли.
В мире насчитывается 93 млн человек с диабетической ретинопатией (ДР) и 21 млн человек с диабетическим макулярным отеком (ДМО)1,2, однако ожидаемый рост заболеваемости сахарным диабетом приведет к увеличению распространенности ДМО до 100 млн случаев к 2030 г.3
По данным эпидемиологического исследования WESDR, при длительности сахарного диабета (СД) 1 типа более 20 лет частота ДР достигает почти 100%1, с полной потерей зрения у каждого 30-го больного2.
При СД 2 типа (СД2) через 20 лет после начала заболевания примерно 2/3 больных имеют ДР, при этом у пятой части пациентов заболевание выявляется в пролиферативной стадии4.
Клиническая картина и классификация заболевания
ДМО выявляется клинически при биомикроскопии глазного дна как утолщение сетчатки или наличие твердых экссудатов в пределах зоны равной одному диаметру диска зрительного нерва с центром в фовеа.
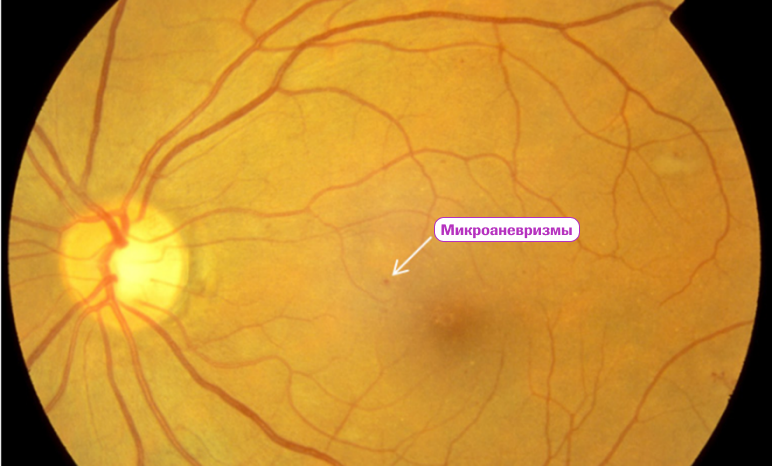
Твердые экссудаты возникают в результате диффузии через стенки микроаневризм и расширенных сегментов капилляров компонентов плазмы и их отложения в толще сетчатки.
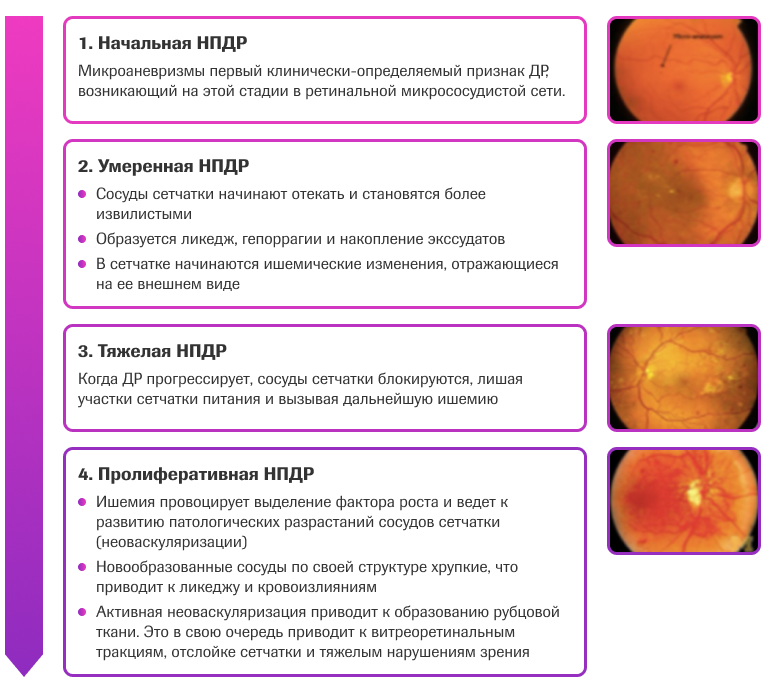
Выделяют фокальную, диффузную, смешанную и ишемическую формы ДМО5.
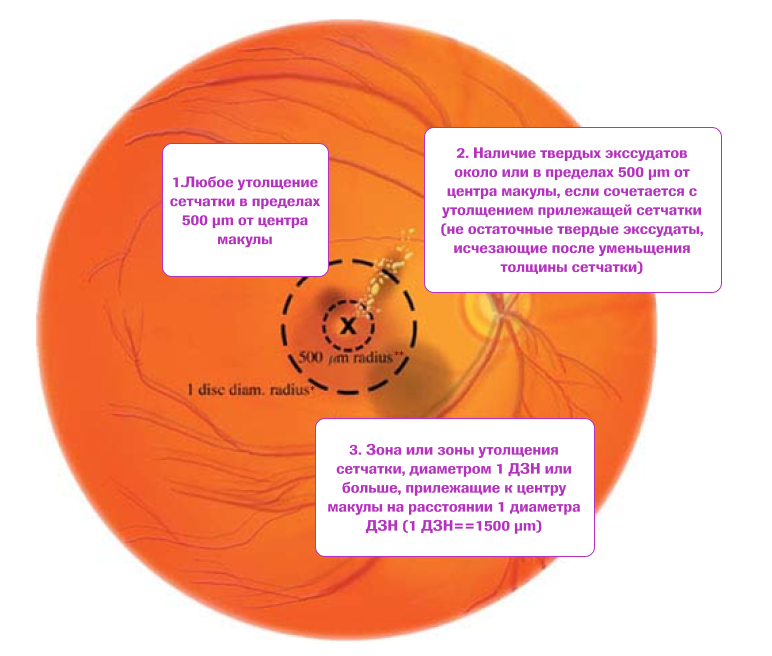
В отдельную форму выделен «клинически значимый макулярный отек (КЗМО)», который используется в качестве стандарта для определения показаний к началу лазерного лечения. В понятие КЗМО включают следующие изменения6:
- Утолщение сетчатки в зоне 500 мкм в центре макулы;
- Наличие твердых экссудатов в зоне 500 мкм в центре макулы в сочетании с утолщением сетчатки (исключаются резидуальные твёрдые экссудаты после разрешения макулярного отека);
- Утолщение сетчатки площадью не менее 1 диаметра диска зрительного нерва при его удалении от центра макулы в пределах 1 диаметра диска.
Применяется также клиническая классификация ДМО (табл. 1), которая учитывает только степень вовлечения в патологический процесс центра макулы.

** 500 мкм
Диагностика
Стандартное офтальмологического обследование включает в себя: визометрию, биомикроскопию, тонометрию, офтальмоскопию с помощью асферической линзы высокой диоптрийности или контактной линзы Гольдмана. Проводят дополнительные исследования для выявления всего спектра анатомических изменений в сетчатке, характерных для ДМО.8-12
- Оптическая когерентная томография (ОКТ) визуализирует зоны кистоза, отложения твердых экссудатов, позволяет оценить высоту отека, взаимоотношения слоев сетчатки, целостность внешнего гематоретинального барьера, а также косвенно оценить степень ишемии. ОКТ можно применять для скрининга, классификации, мониторинга и оценки эффективности лечения ДМО.3,7,11
- ОКТ-ангиография (ОКТА) предоставляет новые возможности быстрой и неинвазивной оценки сосудов макулярной зоны. ОКТА визуализирует сосуды в рамках как поверхностного, так и глубокого сплетений, выявляет микроаневризмы, оценивает степень ишемии.3,7,11
- Флюоресцентная ангиография (ФАГ) позволяет оценить кровеносное русло сетчатой оболочки, выявляет такие изменения, как микроаневризмы, интраретинальные микрососудистые аномалии, неоваскуляризацию, а также показывает степень транссудации сквозь патологически измененные сосуды.3
- УЗИ глазного яблока позволяет выявить нарушение витреоретинальных взаимоотношений и рекомендуется всем пациентам с диабетическим поражением сетчатки и недостаточной прозрачностью оптических сред.3
Дополнительные материалы
Список литературы
- Leasher JL, et al. Global Estimates on the Number of People Blind or Visually Impaired by Diabetic Retinopathy: A Meta-Analysis from 1990 to 2010. Diabetes Care. 2016; 39:1643-9.
- Yau JWY, Rogers SL, Kawasaki R, et al. Global Prevalence and Major Risk Factors of Diabetic Retinopathy. Diabetes Care. 2012; 35: 556-564.
- Астахов Ю.С., Зайцева О.В., Охоцимская Т.Д. и др. Федеральные клинические рекомендации. Диагностика и лечение диабетической ретинопатии и диабетического макулярного отека – 2013.
- Дедов И.И., Шестакова М.В., Викулова О.К. Эпидемиология сахарного диабета в РФ: отчет по данным федерального регистра СД // Сахарный диабет. — 2017. — Т. 20. — №1. — С. 13−41.
- Bresnick G.H. Diabetic macular edema // Ophthalmology. — 1986. — Vol. 73, № 7. — P. 989-997.
- Early. Treatment Diabetic Retinopathy Study Research Group, report number 2. Treatment techniques and clinical guidelines for photocoagulation of diabetic macular edema// Ophthalmology. — 1987. — Vol. 94, № 7. — P. 761-774.
- International Council of Ophthalmology, Guidelines for Diabetic Eye Care, 2017.
- Здоровье глаз и сахарный диабет. Руководство для медицинских работников. IDF и фонд Фреда Холлоуза. – Брюссель, Бельгия. – 2017. – 40 c.
- Офтальмология: национальное руководство / ред. С.Э. Аветисов, Е.А. Егоров, Л.К. Мошетова, В.В.Нероев, Х.П. Тахчиди. – 2ое изд – М.: ГЭОТАР-Медиа, 2018. – 904с. – (Серия ≪Национальное руководство≫).
- International Council of Ophthalmology. Guidelines for Diabetic Eye Care. 2017. – 40 p.
- American Academy of Ophthalmology Preferred Practice Patterns Committee. Preferred Practice PatternR Guidelines. Comprehensive Adult Medical Eye Evaluation. San Francisco, CA: AAO (2005). Available at: http://www.aao.org/ppp.
- Schields М.В. Glaucoma in diabetic patients / Ocular problems in diabetes mellitus //Blackwell Scientific Publ. – Boston. – 1992. – P. 307-319.

